Este es un artículo muy interesante para ver una aplicación del Propensity Score Analysis en Medicina.
En este artículo se comparan los resultados obtenidos por cirugías cardiovasculares en pacientes HIV respecto a pacientes no HIV.
Comparaciones de este tipo constituyen retos muy habituales en Medicina. Se trata de estudios llamados observacionales, estudios donde se comparan dos grupos que han sido configurados de forma natural y espontánea, previamente al análisis estadístico que se efectúa. No se trata, por lo tanto, de estudios experimentales donde, de una forma organizada, se van repartiendo tratamientos diferentes a un conjunto de pacientes, dentro de unos parámetros previamente prefijados.
Los estudios observacionales son mucho más sencillos de hacer porque representa aprovecharse del esfuerzo clínico previo de mucha gente. Los resultados los tienes ya, sólo hace falta ponerte a analizarlos. Sin embargo, son más débiles en cuanto a nivel de evidencia de las conclusiones que se obtienen de ellos. Son muchos los posibles factores que pueden estar enmascarando, confundiendo e introduciendo sesgos en los resultados obtenidos mediante este tipo de estudios.
Los llamados estudios de Casos y Controles son un tipo muy frecuente de estos estudios observacionales. De hecho, el estudio presentado en este artículo podría ser llamado perfectamente así, aunque no es un arquetipo de lo que sería un estudio de Casos y Controles en Medicina, evidentemente. En los estudios de Casos y Controles se estudia la asociación de esos dos resultados con diferentes factores, con diferentes exposiciones a un riesgo o a un factor de protección. En este estudio, de hecho, los Casos y los Controles son las variables resultado: mortalidad y diferentes complicaciones. Y, fundamentalmente, el ser HIV positivo o negativo es el factor de exposición estudiado. Se quiere ver si ser HIV positivo es un factor de riesgo en los pacientes que han sido sometidos a una intervención quirúrgica cardiovascular.
Además, en este estudio, como se verá a continuación, se intenta evitar todos estos problemas presentes habitualmente en los estudios observacionales mediante la aplicación del Propensity Score Analysis. Esta técnica trata de evitar confusiones externas homogeneizando lo más posible los dos grupos a comparar.
El Abstract del artículo es el siguiente:
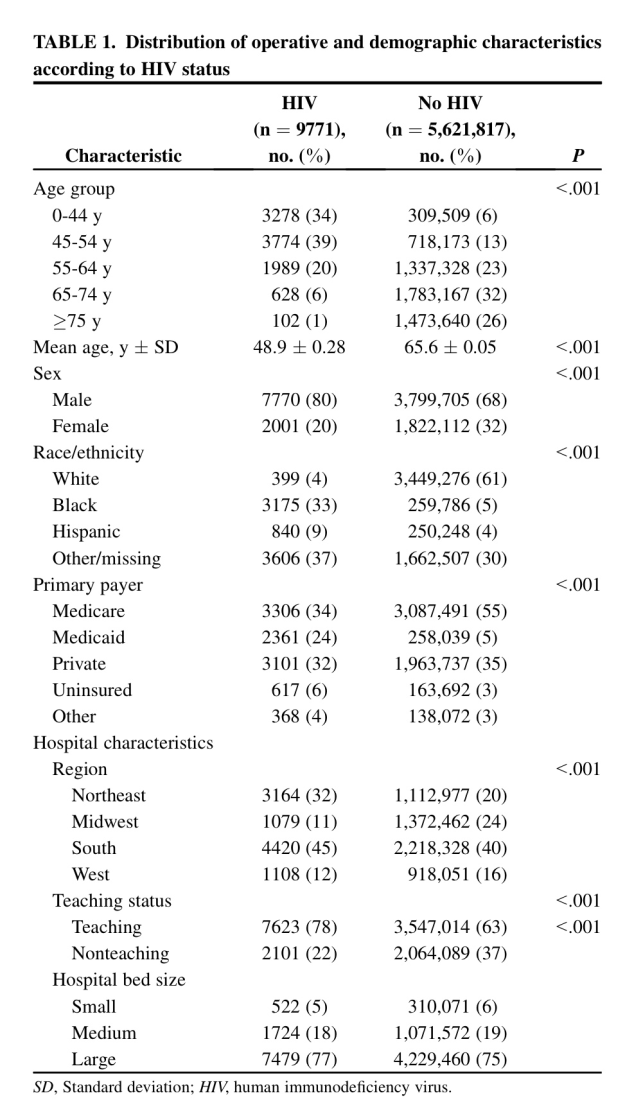
Suele ser habitual en este tipo de estudios que haya una elevada desproporción de Controles respecto a los Casos que se tienen registrados en la muestra. Es justo lo que sucede en la muestra con la que se trabaja inicialmente en este estudio, como puede apreciarse perfectamente en las tablas siguientes.
Veamos, en primer lugar, la comparación de los dos grupos del estudio en una serie de variables demográficas:
Como puede verse hay enormes diferencias entre ambos grupos en cuanto a esas variables demográficas. Todas las variables excepto la Edad se comparan mediante un Test de la ji-cuadrado. La variable edad se compara con un Test de la t de Student de muestras independientes y varianzas iguales. Son las técnicas adecuadas al caso según puede verse a partir del cuadro comentado con detalle en el Tema 14: Comparación de dos poblaciones.
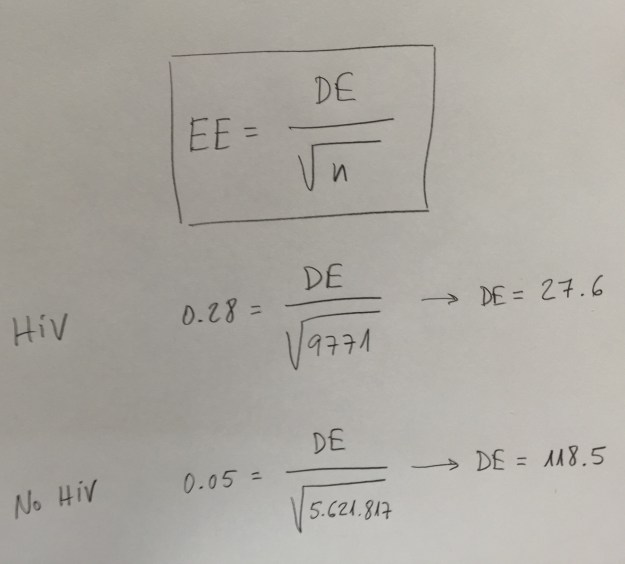
Sin embargo, observemos un error que hay en la variable Edad. Nos dicen que se da la media y la Desviación estándar (SD). Es como se suele presentar la descriptiva de una variable continua que se ajuste suficientemente bien a la distribución normal (Ver el artículo La Estadística descriptiva en Medicina). Evidentemente no puede ser. Es imposible que se trate de la Desviación estándar. Las edades serían muy similares, demasiado similares, dentro de cada grupo. Pensemos que si hay ajuste a la normal sumar y restar dos veces la desviación estándar nos cubriría el 95% de los valores. En el caso de los No HIV deberían tener, prácticamente todos, los 5.621.817 de la muestra, 65 años. Podemos pensar, entonces, que se trata del Error estándar. Suele ser habitual confundir Desviación estándar con Error estándar. Pero, tampoco. Sabiendo el Error estándar y el tamaño de muestra podemos calcular la Desviación estándar, a partir de la relación que conocemos entre esos dos cálculos muestrales (Ver el Tema dedicado a los Intervalos de confianza):
El Error estándar (EE) es igual a la Desviación estándar (DE) dividido por la raíz cuadrada del tamaño de muestra n. El Error estándar es la Desviación estándar de una predicción. La Desviación estándar es una medida de dispersión de las variables y el Error estándar es una medida de dispersión de predicciones.
En todo caso, lo que es también claro es que estas desviaciones estándar de las variable Edad en el grupo HIV y en el grupo No HIV tampoco pueden ser. Serían excesivas. En todo caso, si admitimos que son correctas debemos admitir, entonces, que en absoluto se ajustan a una distribución normal.
Bueno, a efectos del estudio, lo que parece evidente, y es lógico que sea así, es que hay una enorme diferencia en cuanto a edades de los dos grupos que estamos comparando.
En la tabla siguiente se analizan más diferencias entre ambos grupos. Ahora son variables que evalúan las comorbilidades que presentan ambos grupos de pacientes:
Diferencias muy importantes, pues, en cuanto a las comorbilidades. Se trata, pues, como es lógico, de perfiles de pacientes muy diferentes, en cuanto a la clínica, los que estamos comparando en este estudio.
Más diferencias, aún, nos muestran los autores de este artículo. Ahora en cuanto al tipo de cirugías cardiovasculares practicadas en ambos grupos:
Por lo tanto, comparar el éxito o fracaso de la cirugía cardiovascular, en ambos grupos, puede quedar perfectamente confundido por algunas de esas variables que presentan estas enormes diferencias entre ambos grupos. Este es un problema evidente en este tipo de estudios.
No podríamos ahora dedicarnos a evaluar variables resultado, variables que evalúen los resultados de las cirugías cardiovasculares entre estos dos grupos porque son dos grupos, tal como los tenemos ahora, y como lo hemos podido apreciar perfectamente en las tablas anteriores, muy diferentes y difícilmente comparables. Las diferencias que viéramos podrían ser atribuibles no al elemento que queremos comparar (ser o no HIV) sino a otros elementos que harían sesgar nuestras conclusiones.
Observemos una comparación de unas variables resultado en estos dos grupos tal cual, sin intervenir tratando de homogeneizarlos:
Estas diferencias pueden ser, repito, explicadas no únicamente por el hecho de ser o no HIV los pacientes, sino por la gran diferencia que hay en otras variables que actuarían confundiéndose con las variables resultado y, por lo tanto, confundiéndonos, haciéndonos pensar que las diferencias son por ser pacientes con y sin HIV y, en realidad, ser atribuibles a otras causas. Este es el significado que habitualmente damos a las llamadas variables confusoras en un estudio.
Pues bien, necesitamos intervenir para evitar estas confusiones. El Propensity Score Analysis es una técnica que intenta evitar este problema. Trata de igualar los grupos a comparar. Y lo hace generando lo que se llama un Propensity Score a cada paciente del estudio. Tanto a los casos como a los controles. Este Score se calcula mediante una Regresión logística múltiple. Una Regresión logística donde la variable dependiente dicotómica es la variable ser Caso o ser Control. Por lo tanto, como en toda Regresión logística se obtiene una probabilidad de ser Caso o de ser Control en función de unos valores de las variables independientes utilizadas. La técnica lo que hace entonces es asociar puntos por Score próximo (Lo que suele denominarse un Matching, un apareamiento). Puede fijarse una ventana, un umbral a no superar. Los Casos que no tengan un Control lo suficientemente cercano serán rechazados para el estudio. Paciente con un Propensity Score próximo será porque serán próximos los valores de las variables que habremos utilizado como variables independientes. Esta es la forma automatizada de buscar pacientes que aunque son de los dos grupos presentan perfiles muy similares de las variables elegidas para la homogeneización.
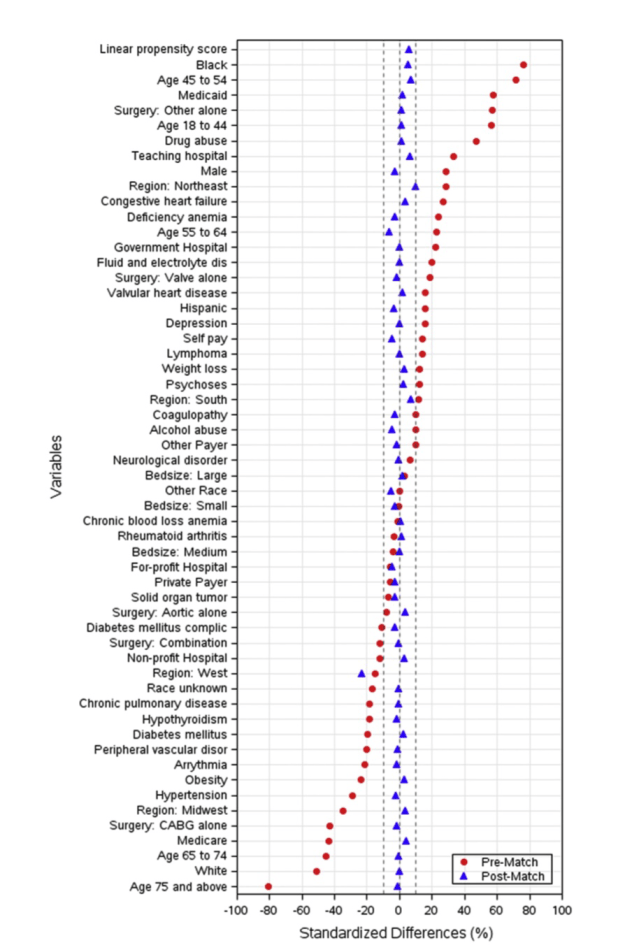
El gráfico que aportan los autores de este estudio y que a continuación se muestra es genial. Observemos una medida, variable por variable contemplada en el Propensity Score Analysis, de una diferencia estandarizada, entre ambos grupos, antes y después del Propensity.
¿Qué es y por qué se usa una diferencia estandarizada? Se hace para evitar deformaciones posibles debidas a la escala. No es lo mismo trabajar, por ejemplo, con hematíes que con creatinina. De forma absoluta no son comparables las diferencias de medias de ambas variables en ambos grupos. Lo mismo sucede al comparar porcentajes. Estandarizar una variable en Estadística significa transformarla para que tenga media 0 y desviación estándar 1. Así todas las variables estandarizadas son comparables. En nuestro caso, si la diferencia de medias o de porcentajes entre los dos grupos lo dividimos por la desviación estándar que tenemos también lo estamos estandarizando. Que es lo que, en realidad, se hace aquí. Así todas las variables son más comparables en cuanto a la diferencia que hay entre los dos grupos:
Veamos un ejemplo de esto que acabamos de ver. Tomemos las dos primeras variables de la Tabla 2: La hipertensión y el fallo cardíaco: Si restamos los porcentajes vemos que en la hipertensión tenemos una diferencia de un 15% entre ambos grupos (Un 42% en HIV y un 57% en No HIV). En fallo cardíaco la diferencia es sólo de un 5.1% (Un 6.5% en HIV y un 1.4% en No HIV). Es obvio que un 15% es mucho mayor, en valor absoluto, a 5.1%, pero si lo relativizamos respecto a la dispersión que tenemos al movernos en torno a un porcentaje de 42 al 57% o respecto a la dispersión que tenemos en torno al 6.5% y el 1.4%, la cosa cambia. Hay mucha más dispersión en una variable que está próxima al 50% que en una que está próxima al 4%. Hay más saltos de un valor a otro en la primera y, por el contrario, más monotonía en la segunda. Esto debe ponderarse. Miremos cómo quedaría:
En valor absoluto tenemos una diferencia del 15% en hipertensión y un 5.1% en fallo cardíaco. Sin embargo, al estandarizar la diferencia, estamos hablando de un 30% y un 26%, valores mucho más igualados.
En el gráfico anterior podemos ver cómo han cambiado las diferencias estandarizadas entre ambos grupos al realizar el Propensity Score Analysis. Nunca había visto hasta ahora un gráfico que lo ilustrara tan bien. Antes del Propensity hay grandes diferencias, a veces a favor de un grupo, a veces en contra. Después del Propensity se ha conseguido homogeneizar los grupos. Se están comparando grupos más homogéneos, se está eliminando confusión, sesgos.
Una vez se han encontrado los dos grupos ahora se trata, pues, de compararlos.
Observemos, no obstante, antes, que los dos grupos son de 1633. No están todos los HIV. Seguramente porque ha habido muchos casos que no han tenido un buen control apareado lo suficientemente próximo.
En las tablas siguientes se comparan esos dos grupos, ahora ya homogeneizados. Se ha seleccionado, pues, entre los No HIV un grupo homogéneo al grupo HIV. Y esto nos permite ver que en cuanto a las variables resultado estudiadas estos dos grupos homogenizados ya no presentan diferencias significativas, excepto en cuanto a la necesidad de transfusiones, donde hay un leve aumento de riesgo en los pacientes HIV, como se comenta en las conclusiones del Abstract.
En la siguiente tabla se calculan las Odds ratio ajustadas (Ajustadas por la homogeneización que supone el Propensity) para unas variables resultado donde se mide la cantidad de asociación, si es que la hay significativa, con el ser o no HIV:
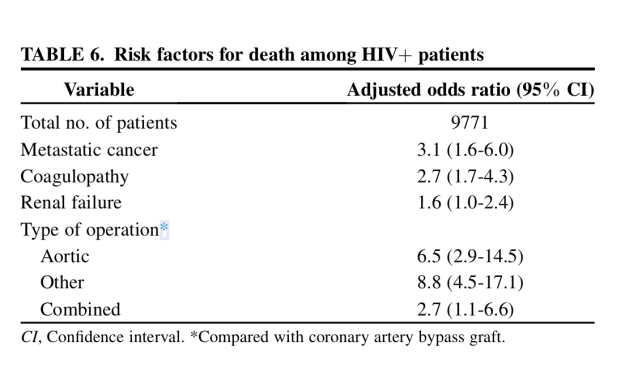
En la tabla siguiente también aportada por los autores de este artículo se aprovecha la información de todos los casos que se tiene de pacientes con HIV operados para analizar factores asociados con la mortalidad:
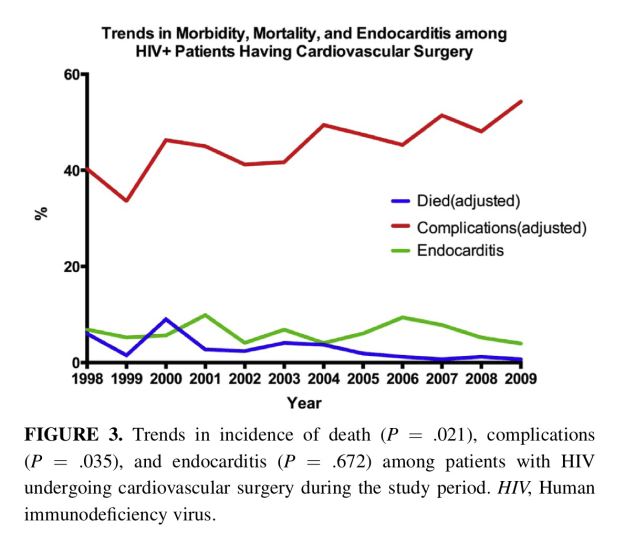
Finalmente el estudio nos aporta un gráfico de la evolución a lo largo del tiempo de una serie de variables de interés (Mortalidad, Complicaciones y Endocarditis) detectando si hay una pendiente estadísticamente significativa. Como puede verse, y el p-valor así lo certifica, hay una pendiente significativa y negativa en la Mortalidad, significativa y positiva en las Complicaciones y no hay pendiente significativa en la incidencia de Endocarditis.